65-jähriger Patient mit Leberzirrhose
Klinische Angaben
Seit vielen Jahren bekannte, wahrscheinlich äthyltoxisch bedingte Leberzirrhose. Aktuell im Screening Anstieg von AFP- und Leberwerten. In der Schnittbildgebung (CT, MRT) ergab sich der hochgradige Verdacht auf ein HCC im Lebersegment III. Daher Klinikeinweisung zur weiteren Abklärung.
Anamnese
Subjektiv beschwerdefreier Patient. Die vegetative Ananmnese ist unauffällig (kein Fieber, kein Nachtschweiß, keine Stuhlunregelmäßigkeiten, kein Gewichtsverlust). Der Patient berichtet über einen früher ausgeprägten Alkoholkonsum. Seit 10 Jahren habe er aber nur noch gelegentlich Bier oder Wein getrunken und seit 2 Jahren sei er völlig abstinent.
Diagnostik
Labor:
| Parameter | Werte | Normbereich |
|---|---|---|
| LDH | 366 | <248 U/l |
| GOT/AST | 36 | <35 U/l |
| GPT/ALT | 24 | <45 U/l |
| AP | 91 | 38-126 U/l |
| GGT | 224 | <55 U/l |
| Ges.Eiweiss | 71.2 | 60-80 g/l |
| Dir.Bilirubin | <0.1 | <0.3 mg/dl |
| Albumin quant. | 37.8 | 30-50 g/l |
| CRP | 11.2 | <5 mg/l |
| Leukozyten | 10.19 | 4.0-10.0 /nl |
| INR | 1.0 | <1.2 |
| Quick | 91 | 70-125 % |
| AFP | 813,8 IU/ml | bis 20 IU/ml |
| CA 19-9 | 16.4 | <37.0 U/ml |
| CEA | 3,6 µg/l | bis 2,5 µg/l |
Sonografie der Leber: Die Leber ist bei Meteorismus nur schemenhaft einsehbar. Sie misst im größten kraniocaudalen Durchmesser ca. 14 cm. Der Leberrand ist stumpf, die Echodichte vermehrt und die Struktur inhomogen. Es zeigen sich sonographische Zeichen einer Leberzirrhose. Die Lebervenen sind rarefiziert. Im linken Leberlappen lässt sich eine rundliche, inhomogene, überwiegend echoarme Raumforderung (4,4×3,4×3,6cm) abgrenzen. Die Gallenblase lässt sich wegen Darmgasüberlagerung nicht beurteilen. Die intrahepatischen Gallengänge sind im einsehbaren Bereich nicht dilatiert. Der Ductus Choledochus ist nicht einsehbar. Es lässt sich kein Aszites nachweisen.
Aufgrund der differentialdiagnostischen Erwägungen (DD: HCC, andere Raumforderung, Regeneratknoten) erfolgte zur Diagnosesicherung eine Leberbiopsie. Diese war nahezu vollständig von Anteilen eines mittelgradig differenzierten, trabekulär gebauten und partiell klarzelligen hepatozellulären Carcinomes eingenommen
Procedere
Es wurde die Indikation zur atypischen Lebersegmentresektion (Segment 2/3) gestellt.
Intraoperativ zeigt sich eine grob-feinknotige Leberzirrhose mit deutlicher Atrophie rechten Leberlappens. Der Tumor war im linken Leberlappen gut tastbar. Eine intraoperative Sonographie zeigte keinen weiteren suspekten Befund.
Makroskopie
Ein max. 12×7×4cm messendes Lebersegmentresektat mit einem 4×3×3cm messendem, subkapsulär gelegenen Tumor mit weitgehend homogen weißlichen Schnittflächen. Der minimale Abstand zur Resektionsrand 1,6 cm.
Mikroskopie
Erkennbar ist ein subkapsulär gelegener, invasiver epithelialer Tumor. Die hepatozyten-ähnlichen Tumorzellen bilden solide und trabekuläre Formationen sowie einzelne pseudoglanduläre Strukturen aus. Das Zytoplasma überwiegend eosinophil, teils klarzellig. Kleinere Areale des Tumors weisen deutlich pleomorphe Kerne mit Einkerbungen und teils deutlichen Nukleolen auf. Herdförmig Nachweis von Nekrosen. Kein Nachweis von tumorösen Gefäßeinbrüchen. Die Resektionsränder zeigen sich tumorfrei. Das tumorferne Leberparenchym zeigt einen inkompletten zirrhotischem Umbau mit deutlicher perisinusoidaler Faserkomponente und eine geringgradige Eisenablagerungen in den Kupfferzellen sowie minimal in den Hepatozyten.
Virtuelle Mikroskopie
Diagnose
Gering differenziertes, solide-trabekulär gebautes HCC (G3, pT1, R0) mit fokalen Nekrosen. Die histologischen Veränderungen in der peritumorösen Leber passen zu einer chronischen äthyltoxischen Schädigung.
Klinischer Verlauf
Postoperativ war die Restleberfunktion bei einem Spontanquick von 93% und Albumin von 29 g/l sehr gut.
Klinische Korrelation
In der gegebenen Konstellation (Tumor >2 cm und AFP-Erhöhung) hätte nach den Leitlinien auf eine präoperative histologische Diagnoseabsicherung verzichtet werden können.
Da die Grunderkrankung (inkomplette äthyltoxische Leberzirrhose) weiterbesteht, sollte der Patient weiter in einem HCC-Screening überwacht werden (AFP, Sonographie, ggfs. CT-Abdomen).
Kasuistiken Mikro

Bilder
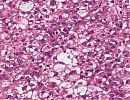
Abb. 160:
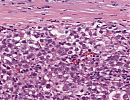
Abb. 161:
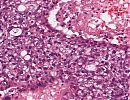
Abb. 162:
Leber - Lehrtexte
- Biliäres Hamartom
- Hepatozelluläres Karzinom
- Intrahepatisches Cholangiokarzinom
- Lebermetastasen
- Leberzirrhose
Leber - weitere Kasuistiken
Leber - Literatur
Organpathologie-Atlas