A50: Alkoholtoxische Leberzirrhose
Histologie
- Organdiagnose: Leber
- Zirrhotischer Parenchymumbau mit Abschnürung kleiner Pseudoobuli, meist ohne nachweisbare Zentralvenen
- Leberzellverfettung
- Alkoholische Steatohepatitis mit granulozytär demarkierten Einzelzellnekrosen der Hepatozyten
- eosinophile intrazytoplasmatische Einschlusskörper (sog. Mallory-Denk-Bodies)
Kurspräparat
Makroskopisch
Typisch ist eine kleinknotige Leberzirrhose, eine Organverfettung und eine evtl. Cholestase.
Klinische Korrelation
Die hepatotoxische Wirkung von Ethanol ist individuell stark unterschiedlich. Grundsätzlich gilt eine lineare Beziehung zwischen dem Ausmaß von Alkoholkonsum und Sterbewahrscheinlichkeiten. Daher empfiehlt die WHO für die körperliche Gesundheit keinen Alkohol zu trinken. Bislang war die Empfehlung maximal 24 g Alkohol/d bei Männern und 12 g/d bei Frauen. Die interindividuellen Unterschiede der Alkoholwirkung sind auch genetisch bedingt (unterschiedliche Enzymkapazitäten der Alkoholdehydrogenase und des mikrosomalen Alkohol-oxidierenden System zwischen einzelnen Individuen und Bevölkerungsgruppen). Das Spektrum der alkoholtoxischen Leberschäden umfasst die blande Fettleber (reversibel), die alkoholische Steatohepatitis (reversibel) und die alkoholtoxische Leberzirrhose (irreversibel). Ursächlich für die Entstehung einer alkoholinduzierten Leberzirrhose sind in erster Linie Nekrosen der Hepatozyten (insbesondere läppchenzentral). Die alkoholtoxische Leberzirrhose ist zumeist kleinknotig mit prominenter perisinusoidaler Fibrosekomponente (Maschendrahtmuster). Man kann aktive Zirrhosen (Fortbestehen der zugrundeliegenden alkoholischen Steatohepatitis) von inaktiven (“ausgebrannten”) Zirrhosen unterscheiden.
Im Übrigen siehe Alkoholtoxische Leberschäden
Kurs Allgemeinpathologie

<< 5.2 Erworbene Stoffwechselstörungen >>
Bilder (3)
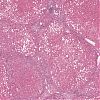
Abb. 409: Fettleberzirrhose mit Pseudoläppchen und ca. 50%iger, grobtropfiger Verfettung.
5 Stoffwechselstörungen - Skript
- 5.1 Angeborene Stoffwechselstörungen
- 5.2 Erworbene Stoffwechselstörungen
- 5.3 Gicht
- 5.4 Diabetes mellitus
- 5.5 Alkoholtoxische Leberschäden
- 5.6 Gewebsblagerungen
5.2 Erworbene Stoffwechselstörungen - Weitere Kurspräparate