A30: Schocklunge
Histologie
- Organdiagnose: Lunge
- fibrinreiches interstitielles Lungenödem
- Auskleidung der Alveolarsepten durch hyaline Membranen
- Desquamation von Alveolardeckzellen
Makroskopie:
Im Vollbild der Schocklunge ist die Lunge makroskopisch ödematös, schwer und zeigt eine vermehrte Konsistenz.
Kurspräparat
Charakteristika
- Diffuser Alveolarschaden mit Permeabilitätsstörung der Alveolarwände und Ausbildung hyaliner Membranen
- Letaler Ausgang in 40% der Fälle
- Das resultierende akute Atemnot-Syndrom geht klinisch mit Tachypnoe, Dyspnoe, Lungenödem und Hypoxämie einher.
Synonyme
Akute respiratorische Insuffizienz, akutes Atemnot-Syndrom, ARDS (acute respiratory distress syndrome)
Klinisch-pathologische Korrelation
Die Lunge besitzt eine eingeschränkte Anzahl morphologisch distinkter Reaktionsmuster. Der diffuse Alveolarschaden (diffuse alveolar damage, DAD) mit Permeabilitätsstörung der Alveolarwände, Desquamation der Alveolardeckzellen und Ausbildung hyaliner Membranen tritt nicht nur im Rahmen von Schockgeschehen (Schocklunge) auf, sondern kann sich auch als Folge einer Langzeitbeatmung oder nach Inhalation toxischer Gase beziehungsweise als akute interstitielle Pneumonie (AIP) idiopathisch, d.h. ohne fassbare Ursache entwickeln.
In der Frühphase des diffusen Alveolarschadens treten Nekrosen der Typ-I Pneumozyten und alveolären Endothelzellen auf. Dadurch kommt es zu einem interstitiellen Lungenödem. Im weiteren Verlauf kommt es zu einem fibrinreichen intraalveolärem Lungenödem mit Auskleidung der Alveolarsepten durch hyaline Membranen. Diese hyalinen Membranen bestehen aus Fibrin und nekrotischem Material. Bei zusätzlich bestehender Endothelschädigung und Verbrauchskoagulopathie (z.B. im Rahmen eines septischen Schockes) ist auch das Auftreten von hyalinen Mikrothromben möglich. Die Schädigung der Pneumozyten Typ-II führt zur fehlenden Synthese von Surfactant und zu damit zu Atelektasen. In der Spätphase entwickelt sich schließlich eine Lungengerüstfibrose und im Gefolge eine irreversible Lungenfunktionsstörung. Dies ist etwa 10 bis 15 Tage nach Auftreten des ARDS der Fall.
Kurs Allgemeinpathologie

Bilder (3)
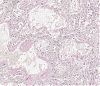
Abb. 417: Überblähung der Alveolen, hyaline Membranen, Desquamation der Alveolardeckzellen

Abb. 418: Späteres Stadium mit Atelektase und interstitieller Fibrose.
4 Zirkulationsstörungen - Skript
4.5 Schock - Weitere Kurspräparate