71-jährige Patientin mit Knoten in der linken Brust
Anamnese
Bei der Vorsorge unklarer Tastbefund links. Z.n. Ovarialkarzinom vor 15 Jahren. Es erfolgte damals keine Chemotherapie. Die Familienanamnese ist negativ für Mamma- und/oder Ovarialkarzinome.
Klinische Untersuchung
Links: Angedeutete Verdichtung links bei 3 Uhr. LAW frei.
Bildgebende Verfahren
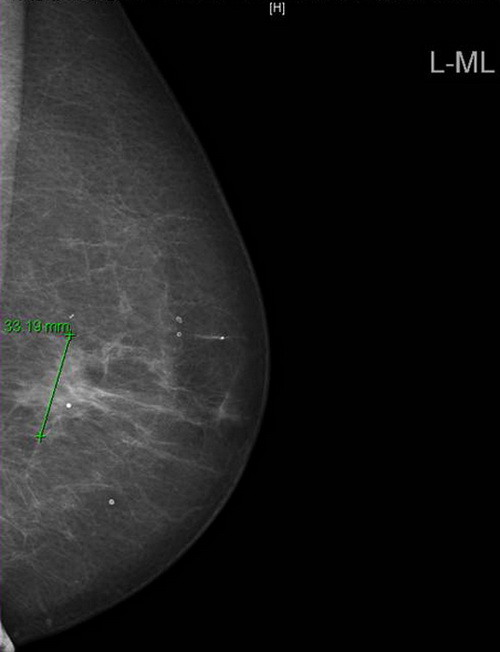
Mammografie: Nachweis eines in 2 Ebenen darstellbaren Herbefundes bei 3 Uhr mit einer Ausdehnung von 26 × 25 mm: irregulär, mit Spiculae, hyperdens, an der Thoraxwand, ohne suspekten Mikrokalk.
Kontralateral keine suspekten Verdichtungen oder Herdbefunde, keine suspekten Mikroverkalkungen.
Beidseits kein Nachweis vergrößerter Lymphknoten.
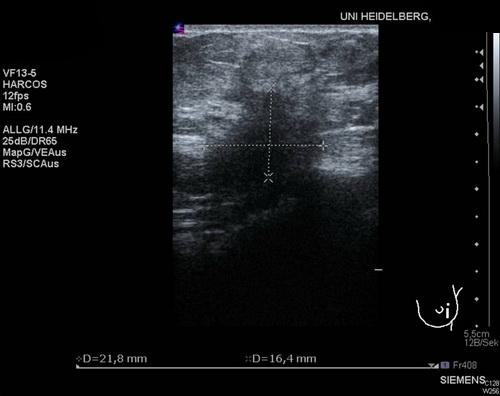
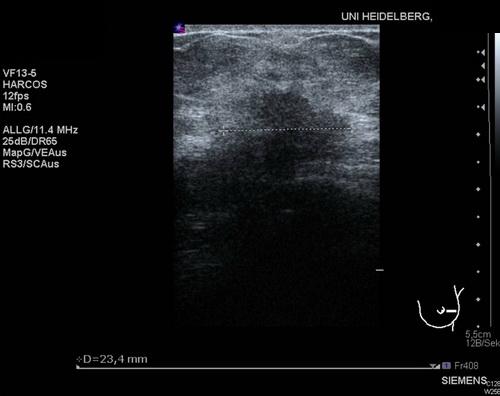
Mamma-Sonografie: Links Nachweis eines unklaren bzw. suspekten Herdbefundes bei 3 Uhr mit einer Ausdehnung von 22 × 23 mm und sehr unscharfer Begrenzung. Der Herd stellt sich wie folgt dar: polygonal, irregulär, echoarm, inhomogen, mit Schallschatten, nicht komprimierbar. Einzelne echoarme Ausläufer setzen sich in Richtung Kutis fort. Keine suspekten Lymphknoten in der Axilla.
Rechts: Homogenes Drüsenparenchym, Keine suspekten Verdichungen oder Herd-efunde. Kein Nachweis von suspekt vergrößerten Lymphknoten.
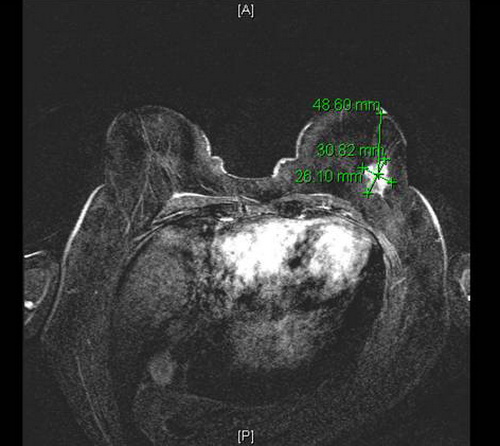
Mamma-MRT (nativ + KM): Linke Brust: Vollständig involutiertes Drüsengewebe. Spikulierte Raumforderung bei 3 Uhr mit einer Ausdehnung von maximal 31 × 26 mm. Geringfügige Retraktion der Mamille ohne Zeichen der Infiltration. Abstand des Tumors zur Mamille etwa 35mm. Keine anderweitige Herdbefunde abgrenzbar. Links axillär und entlang der A. mammaria interna keine suspekten Lymphknoten.
Rechte Brust: Keine Verdichung oder Einziehung. Vollstandig involutiertes Drüsengewebe. Kein Nachweis größerer Zysten. Morphologisch und von der KM-Dynamik kein Nachweis eines suspekten Herdbefundes. Rechts axillär und entlang der A. mammaria interna keine suspekten Lymphknoten.
Klinische Diagnose
V.a. Mammakarzinom re. oben/außen T2c, N0, M0.
Prozedere:
Entnahme Ultraschall-gesteuerter Stanzbiopsien zur Abklärung.
Makroskopie
3 Gewebezylinder, max. 1 cm lang.
Virtuelle Mikroskopie
Diagnose
Mammastanzen (li.) mit Anteilen eines invasiven lobulären Mammakarzinoms.
Mikroskopie
Man sieht in den Biopsiezylindern invasive Tumorinfiltrate, diese bilden schmale trabekuläre und kettenartig aggregierte Tumorzellverbände sowie verstreut liegende epitheliale Tumorzellen. Die Zellkerne mit mäßiger Kernpleomorphie und niedriger Mitoseaktivität.
Immunhistologie
Östrogenrezeptor (ER)
positiv (85%)
Progesteronrezeptor (PgR)
positiv (75%)
Ki-67
ca. 10% positiv
Das HER-2/neu Onkogenprodukt zeigt eine schwache, inkonstante Expression, das p53-Suppressor Genprodukt ist nicht nachweisbar. Das bcl2-Onkogenprodukt ist negativ. Die Tumor-Proliferationsaktivität liegt mit einem Ki-67 Index von 10% positiver Tumorzellkerne im niedrigen Bereich. Die Befundkonstellation spricht für das Vorliegen eines Mammakarzinoms mit Luminal-A Phänotyp.
Operatives Vorgehen
Brusterhaltende Operation mit Segmentresektion links nach sonografischer Markierung. Sentinel-Lymphonodektomie (radioaktiv markiert). Axilläre Lymphonodektomie links Level I und II.
Makroskopie
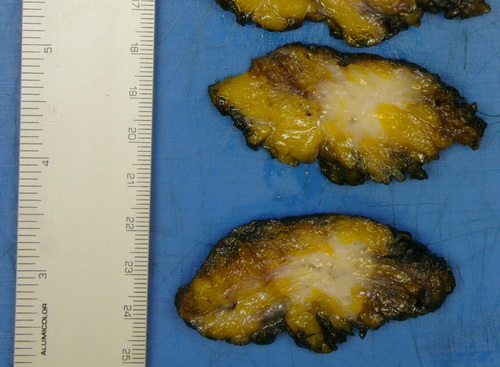
Ein 6 × 5,5 × 4,5 cm großes, 53 g schweres Segment. Das Präparat wird allseits schwarz getuscht, in 10 Lamellen aufgearbeitet. Man erkennt in Lamelle 5-9 einen unscharf begrenzten, tumorsuspekten, max. 3,5 x max. 2,2 cm mess. Herdbefund. Dieser reicht bis auf 0,1 cm an die dorsale Präparateoberfläche heran, der Abstand nach ventral 0,5, nach kranial 1, nach kaudal 2 cm.
Daneben mehrere Fettgewebsresektate (4 × 4 × 2 cm) unter Einschluss von Lymphknoten.
Virtuelle Mikroskopie
Erkennbar ist ein invasives Karzinom. Dieses zeigt kleinzellig-disseminierte Tumorinfiltrate und kurze kettenartige Zellverbände. Die Tumorzellkerne klein, mit geringen bis mäßigen Kernatypien und schmalem Zytoplasmasaum. Keine nennenswerte Mitoseaktivität. In der Peripherie septenartige Tumorausläufer, vereinzelt auch kleine intralobuläre Tumormanifestationen. Tumorausläufer reichen bis min. 2 mm an den tuschemarkierten Resektionsrand heran (dorsal), dieser tumorfrei. In der weiteren Umgebung mammäres Gewebe mit kleinen, ruhenden Läppchen und Fettgewebe. Die Tumorgröße beträgt ca. 3,5 cm. Die Exzision ist im Gesunden erfolgt. Axillär 11 tumorfreie Lymphknoten (Level I-II li.).
Tumorstadium
TNM (7.Aufl.): pT2, pN0 (0/11), L0
Grading: G2
R-Klassifikation (lokal): R0
Weiterer Verlauf
Der postoperative stationäre Aufenthalt gestaltete sich komplikationslos.
Die Umfelddiagnostik (Ultraschall der Leber, Röntgen Thorax, Knochenszintigraphie) ergab keinen Hinweis auf Metastasen. Aufgrund der hohen Komorbidität und des Alters wurde keine Chemotherapie geplant. Es erfolgte aber, wie bei brusterhaltender Therapie üblich, eine perkutane adjuvante fraktionierte Radiotherapie der li. Mamma mit einer Gesamtdosis von 50,4 Gy mit anschließender Dosisaufsättigung im Bereich der ehemaligen Tumorregion mit einer Gesamtdosis von 60,4 Gy. Weiterhin erfolgte aufgrund des positiven Hormonrezeptorstatus eine endokrine Therapie mit Aromatasehemmer über 5 Jahre, sowie parallel Zoledronat 4 mg alle 6 Monate.
Diskussion
Das invasive lobuläre Mammakarzinom (ILC) ist die häufigste besondere Differenzierungsform des invasiven Mammakarzinoms. Es ist charakterisiert durch uniforme kleinzellige Tumorzellen mit runden oder ovalären Zellkernen und einem schmalen Zytoplasmasaum, welcher in vielen Fällen Muzinvakuolen einschließt. Die Zuordnung zum Läppchensystem stützt sich auf die häufige Assoziation des invasiven lobulären Karzinoms mit dem zytologisch identischen Carcinoma lobulare in situ. Die histologische Diagnose eines ILC beruht auf den typischen zytologischen Charakteristika und dem Infiltrationsmuster. Wenn beide Kriterien zusammentreffen liegt ein klassischer Typ eines ILC vor.
Das ILC unterscheidet sich durch zahlreiche Besonderheiten, die klinisch-pathologische Korrelationen betreffen, von den invasiven duktalen Karzinomen (IDC). Darüberhinaus gibt es auch grundlegende molekularbiologische Unterschiede, insbesondere den Verlust der Expression von E-Cadherin. Zu den klinisch-pathologischen Besonderheiten zählt das zellarme, diffuse Ausbreitungsmuster, welches in vielen Fällen mit einer mangelnden Abbildbarkeit in der Mammographie einhergeht, so dass ILC nicht selten mammographisch stumm sind. Dies und das langsame Tumorwachstum bedingen, dass das ILC häufig als großer palpapler, und unscharf begrenzter Tumor klinisch manifest wird, wie auch im vorliegenden Fall. Weiterhin hat das ILC die Neigung zur Multifokalität (Bildung peritumoraler Satellitenherde), geringer auch zur Multizentrizität (Herde in mehreren Quadranten), was die Brusterhaltung in der operativen Therapie erschweren kann.
Was die Prognosefaktoren betrifft, ist die Patientin mit invasiv-lobulärem Karzinom im Mittel ca. 5 Jahre älter als der Durchschnitt aller Patientinnen mit Mammakarzinom. Die Tumoren sind zumeist positiv für den Östrogenrezeptor und den Progesteronrezeptor und negativ für HER2. Die Häufigkeit von Lymphknotenmetastasen ist ähnlich wie beim invasiv-duktalen Mammakarzinom, ebenso die Langzeitprognose. In den ersten Jahren ist das Überleben jedoch, bedingt durch die bessere Tumordifferenzierung, günstiger.
Kasuistiken

Bilder
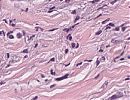
Abb. 329: Erkennbar sind invasive Tumorinfiltrate, welche schmale trabekuläre und kettenartig aggregierte Tumorzellverbände bilden, sowie verstreut liegende epitheliale Tumorzellen. Die Zellkerne mit mäßiger Kernpleomorphie und niedriger Mitoseaktivität.
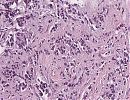
Abb. 330: Erkennbar sind invasive Tumorinfiltrate; diese bilden schmale trabekuläre und kettenartig aggregierte Tumorzellverbände sowie verstreut liegende epitheliale Tumorzellen. Die Zellkerne mit mäßiger Kernpleomorphie und niedriger Mitoseaktivität.
Mamma - weitere Kasuistiken
Mamma - Literatur
Organpathologie-Atlas