54-jähriger Patient mit bekanntem gastroösophagealen Reflux
Klinische Angaben
Bekannte gastroösophageale Refluxkrankheit. Aktuell Vorstellung mit der Diagnose eines auswertig histologisch gesicherten Barrettkarzinoms.
Apparative Diagnostik
Endoskopie: Nachweis einer tumorösen Ösophagusstenose bei 30 – 35 cm ab Zahnreihe. Die Umfelddiagnostik war negativ.
Procedere
Da Fehlen von Kontraindikationen Aufnahme zur chirurgischen Therapie. Als operativer Eingriff erfolgte eine antero-laterale Thorakotomie mit abdomino-thorakaler Ösophagusresektion und Zweifeldlymphadenektomie. Die Rekonstruktion erfolgte mittels Magenschlauchbildung, Pyloromyektomie und (hochthorakaler) End-zu-Seit Ösophagogastrostomie. Weiterhin wurde eine Cholezystektomie durchgeführt.
Makroskopie
Das Resektat weist einen 5 cm langen Ösophagusanteil sowie einen 11 × 7cm messenden Anteil des Magens auf. Beginnend an der Z-Linie des Ösophagus ein ca. 4,8 cm großer und zentral schüsselförmig ulzerierter Tumor. Auf der Schnittfläche ist eine Infiltration der Muscularis bis nah an das paraösophageale Weichgewebe erkennbar. Proximal reicht der Tumor minimal bis ca. 1 cm an den oralen Resektionsrand heran. Die Magenschleimhaut ohne makroskopisch auffälligen Befund.
Diagnose
Geringgradig differenziertes Adenokarzinom des Ösophagus am ösophago-gastralen Übergang. Nebenbefundlich zeigt sich eine chronische, inaktive Gastritis ohne Nachweis von Helicobacter pylori (Typ C/R).
Mikroskopie
Im Resektat des gastroösophagealen Übergangs zeigt sich ein geringgradig differenziertes Adenokarzinom des Ösophagus mit teils siegelringzelliger Differenzierung und beginnender Infiltration des adventitiellen Fettgewebes sowie Nachweis von Blut- und Lymphgefäßeinbrüchen. Der Tumor zeigt Übergänge in eine Barrettmukosa mit hochgradigen Epitheldysplasien. Die Resektionsränder histologisch tumorfrei. In 12 der 27 separierbaren Lymphknoten Tumormetastasen, teils mit kapselüberschreitendem Wachstum. Die nichtneoplastische Magenschleimhaut zeigt eine geringe chronische, inaktive Gastritis mit Stromafibrose und foveolärer Hyperplasie. Kein HP-Nachweis.
Virtuelle Mikroskopie
TNM-Klassifikation: pT3, pN1, L1, V1
Grading: G3
R-Klassifikation: R0
Klinischer Verlauf
Postoperativ wurde der Patient für zwei Tage auf der Intensivstation behandelt. Es folgte die Verlegung auf die Intermediate Care Station, wo er sich weitere zwei Wochen befand. Während dieser Zeit wurde eine intensive Atem- und Physiotherapie durchgeführt (CPAP, Tri-Flow etc.). Die Bülau-Drainagen konnten zeitgerecht entfernt werden.
Fünf Tage post.-OP wurde eine Kontrollgastroskopie durchgeführt. Im Ösophagus zeigte sich proximal eine normale Schleimhaut mit einer unauffälligen Anastomose. Die Magenschleimhaut war bis zur Anastomose ausreichend durchblutet.
Es erfolgte daraufhin der Kostaufbau.
Im weiteren Verlauf entwickelte der Pat. Fieber bis 39°C. Es wurde eine Antibiotikatherapie mit Tazobac begonnen und ein CT des Thorax und des Abdomens angefertigt. Hier zeigte sich ein pneumonisches Infiltrat rechts basal und ein deutlich überblähter Magenschlauch mit Kompression der rechten Lunge. Es wurde erneut eine Magensonde gelegt und so der Magenhochzug entlastet. Da in der zwischenzeitlich abgenommenen Blutkultur Staphylococcus aureus nachweisbar war, wurde die Therapie auf Ciprobay umgestellt. Daraufhin fielen die Infektwerte im Verlauf langsam ab, stiegen jedoch wenige Tage später wieder an. Eine erneute Umstellung auf Zienam nach Antibiogramm führte zur raschen Besserung der laborchemischen und klinischen Symptomatik.
Bei der Tumornachsorge ein halbes Jahr später zeigte die bildgebende Diagnostik (CT Abdomen und CT Thorax) eine neu aufgetretene Lebermetasierung (6 Herde bis max. 1,8 cm). Das weitere Prozedere beinhaltet nun die Chemotherapie nach dem EOX Schema (Epirubicin, Oxaliplatin und Capecitabine).
Klinische Korrelation
Bei dem Patienten bestand ein fortgeschrittenes, metastasiertes Ösophaguskarzinom. Ob eine vom Patienten abgelehnte aduvante Chemotherapie die Entwicklung einer Lebermetastasierung verhindert oder aufgehoben hätte, ist letztlich spekulativ. Derartige Patienten sollten in dafür ausgerichteten interdisziplinären Tumorzentren geführt werden und nach Möglichkeit in entsprechende Studien eingeschlossen werden.
Kasuistiken Mikro

Bilder
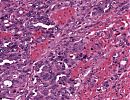
Abb. 169: Barrett-Karzinom: Erkennbar ist eine Invasion des Tumors in die Muskularis.
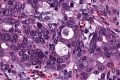
Abb. 170: Barrett-Karzinom des Ösophagus. Erkennbar sind glanduläre Tumorformationen, die Tumorzellen mit verschobener Kern-Plasmarelation und hyperchromatischen Kernen mit z.T. deutlich erkennbaren Nukleoli.
Ösophagus - Lehrtexte
Ösophagus - weitere Kasuistiken
Keine weiteren Kasuistiken.
Ösophagus - Literatur
Organpathologie-Atlas