80-jährige Patientin mit bioptisch gesichertem Tumor im Sigma
Anamnese
Seit über einem Vierteljahr bestehende, häufige, meist ungeformte Stühle sowie eine deutliche Gewichtsabnahme. Kein Fieber, kein Nachtschweiß. Der Hausarzt überweist den Patienten zur Abklärung in eine gastroenterologischen Gemeinschaftspraxis.
Diagnostik
Sigmoidoskopie: Die Sigmoidoskopie zeigt eine bei 40 cm ab ano gelegene hochgradige Stenosierung, die mit dem Endoskop nicht passiert werden konnte. Es stellte sich ein zirkulär gewachsener und oberflächlich exulzerierter Tumor dar, daraus Entnahme mehrerer PE.
PE: Histologisch finden sich Anteile eines ulzerierten, mittelgradig differenzierten Adenokarzinoms (G2).
Es erfolgte die Überweisung in die chirurgische Klinik zur weiterführenden Diagnostik und Therapie.
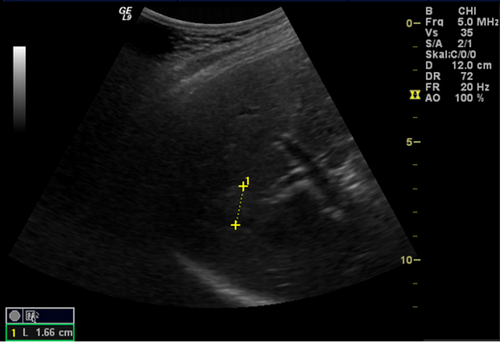
Abdome Sono: Echoreiche ca. 2 cm große Leberläsion im Segment 7, welche in enger Nachbarschaft zu 2 Lebervenen liegt.
Röntgen Thorax: Das präoperativ angefertigte Röntgenthorax zeigte keine Auffälligkeiten.
Therapie
Sigmaresektion (Stapleranastomose, expl. Laparotomie, intraop. Sonographie). Intraoperativ wurde eine Utraschalluntersuchung der Leber durchgeführt. Im Bereich der Lebersegmente (6), 7/8 fanden sich insgesamt 3 metastasenverdächtige Raumforderungen. Ansonsten stellte sich die Leber sonographisch frei dar. Die Raumforderungen wurden intraoperativ nicht biopsiert. Aus diesem Grund sollte noch im Verlauf der Nachsorgeuntersuchungen eine perkutane Leberbiopsie erfolgen. Weiterhin fand sich als Besonderheit ein großer retroperitonealer Lymphknoten.
Makroskopie
17cm langes Kolonteilresektat mit einem 4×2,5cm messendem schüsselförmig ulceriertem Tumor mit weißlicher Schnittfläche und Infiltration des angrenzenden Fettgewebes. Die Serosa ist in Tumornähe z.T. eingezogen und weißlich verfärbt.
Virtuelle Mikroskopie
Colonteilresektion; HE
Diagnose
Mittelgradig differenziertes Adenokarzinom der Sigmaschleimhaut (G2).
TNM-Klassifikation: pT4, pN1 (2/13), V1, M1 (LEB)
Grading: G2
R-Klassifikation: R2
Mikroskopie
Bei diesem Tumor zeigen sich eine Infiltration und Penetration der Serosa, metastatische Absiedlungen in 2 von 13 Lymphknoten des parasigmoidalen Fettgewebes, sowie vaskuläre Satellitenknoten des Tumors im parasigmoidalen Fettgewebe mit Gefäßinvasion. Die Resektion erfolgte in sano, tumorfeie Schittränder oral und aboral.
Virtuelle Mikroskopie
Infiltration der Serosa
Colonteilresektion; HE; Beachten Sie die Infiltration des parasigmoidalen Fettgewebes
Lk-Metastasen |Lymphknotenresektion; HE; Beachten Sie die Lymphknoten und Gefäßinvasion
Klinischer Verlauf
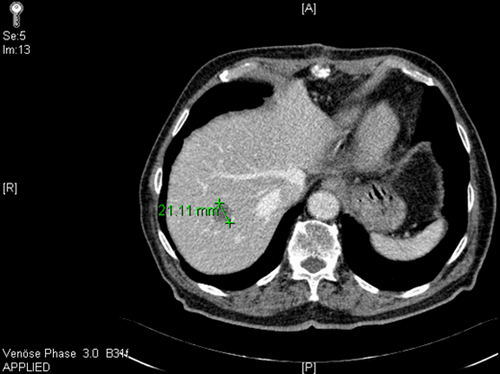
Bei der ersten Nachsorgeuntersuchung, welche ca. 3 Monate postoperativ anstand, erfolgte ein CT Abdomen und eine Leberbiopsie. Hier zeigte sich eine metastastasierte Erkrankung mit Nachweis von Leber- und LK-Metastasen paraaortal. Dem Patienten wurde daraufhin eine palliative Chemotherapie mit Xelodat (Capecitabine) empfohlen.
pT4, pN1 (2/13), V1, M1 (Leber), G2
 .
.
Ein Jahr später wurden bei der Tumornachsorge im Restaging Lungenmetastasen festgestellt. Das angefertigte CT zeigte im Lungensegment 4 auf der rechten Seite eine Metastase mit einer aktuellen Ausdehnung von ca. 0.9 × 1,2 cm.
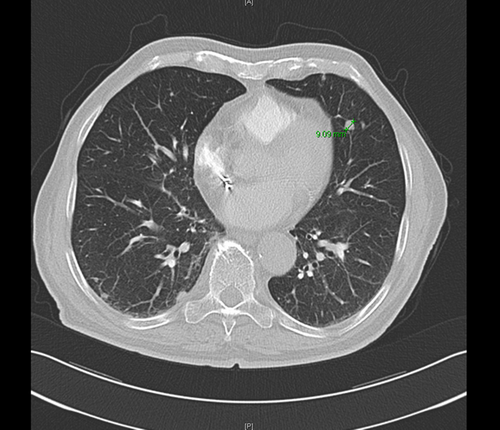
Im weiteren Verlauf zeigte sich ein gutes Ansprechen der pulmonalen sowie hepatischen Metastasen auf die Therapie. Die Fortsetzung der Chemotherapie mit Capecitabine wurde daher aufrechterhalten.
Bei der Tumornachsorge ein weiteres halbes Jahr später stellte sich die Patientin mit neu aufgetretener Gangunsicherheit und Sprachstörungen vor. Es wurde ein MRT des Schädels angefertigt, auf dem eine zerebrale Metastasierung zu erkennen war. Therapeutisch erfolgte neben der Chemotherapie nun noch die palliative Bestrahlung des Ganzhirns bis C2 mit einer GD von 30,0 Gy/ED von 3,0 Gy.
Klinische Korrelation
Diese Kasuistik zeigt ein Sigmakarzinom mit ungünstiger Prognose. Bereits bei Diagnosestellung waren Lebermetastasen manifest. Ferner liegt auch lokal ein fortgeschrittenes Tumorstadium mit Serosadurchbruch (pT4) und Veneninvasion (V1) vor. Im weiteren Verlauf ist es im vorliegenden Fall, trotz Chemotherapie, zu einer raschen Tumorprogression mit Lungen- und Hirnmetastasen innerhalb weniger Monate gekommen.
Kasuistiken Mikro

Bilder
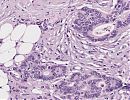
Abb. 178:
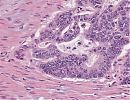
Abb. 179:
Kolon und Rektum - Lehrtexte
Kolon und Rektum - weitere Kasuistiken
Kolon und Rektum - Literatur
Organpathologie-Atlas